¿Cómo prevenir la osteoporosis y promover la salud ósea?
La osteoporosis es una enfermedad que debilita los huesos y puede hacerlos tan frágiles que se rompen fácilmente. Las fracturas comunes relacionadas con la osteoporosis son las de la cadera, la muñeca y la columna vertebral, y en algunos casos pueden ser causadas por una tos o incluso por agacharse. ¿Es la osteoporosis una parte inevitable del envejecimiento, o hay estrategias dietéticas y de estilo de vida que puedan mantener sus huesos sanos y fuertes?
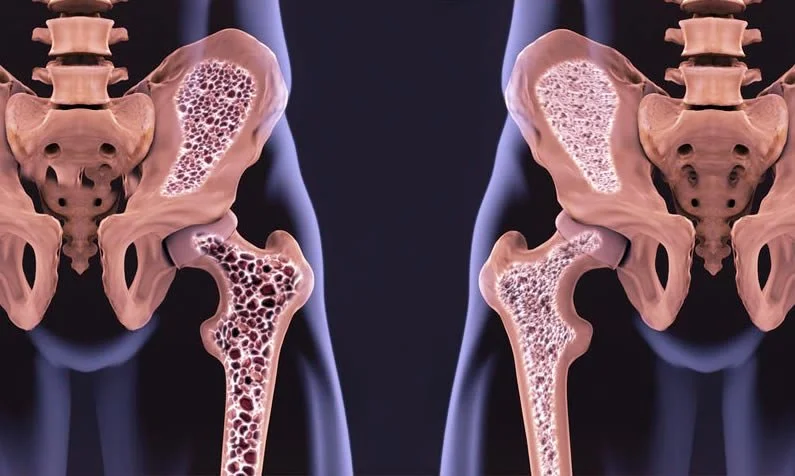
La osteoporosis es una crisis sanitaria mundial que se esconde a plena vista. Mientras que el 23 % de las mujeres y el 12 % de los hombres en todo el mundo ya han sido diagnosticados con la enfermedad, el alcance completo es aún más amplio. De hecho, en los Estados Unidos, aproximadamente la mitad de todas las mujeres mayores de 50 años viven actualmente con huesos frágiles o quebradizos. Esta vulnerabilidad conduce a una fractura ósea cada tres segundos.
Pero la osteopenia y la osteoporosis no son una parte inevitable del envejecimiento. Con la nutrición adecuada, suplementos específicos y estrategias de estilo de vida, puede construir y mantener huesos fuertes hasta bien en sus últimos años.
¿Qué es la osteoporosis?
La osteoporosis a menudo se llama enfermedad silenciosa porque es en gran medida asintomática hasta que no lo es. Muchas personas no se dan cuenta de que lo tienen hasta que una pequeña caída resulta en una fractura de cadera, o notan que su columna vertebral se curva o su altura se reduce. En casos graves, los huesos se vuelven tan frágiles que un estornudo, un abrazo o chocar con los muebles pueden causar una fractura.
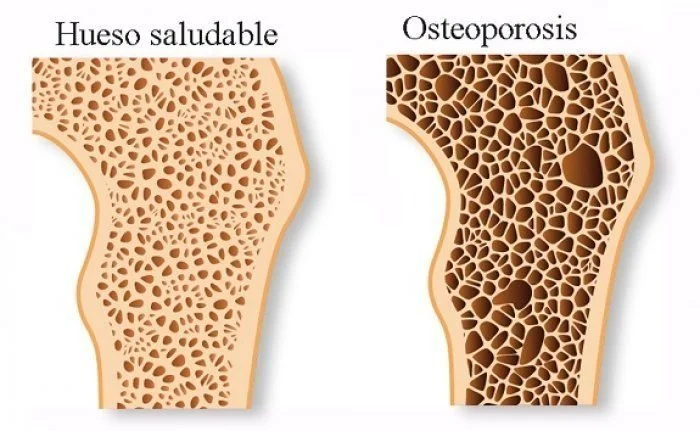
La enfermedad se desarrolla cuando su cuerpo pierde hueso más rápido de lo que puede reconstruirlo, dejando los huesos débiles, porosos y propensos a romperse. Piense en ello como un edificio que pierde el soporte estructural; desde el exterior, puede verse bien, pero los cimientos se están deteriorando silenciosamente.
¿Cuándo comienza la pérdida ósea?
Esto es lo que la mayoría de la gente no se da cuenta: la pérdida ósea generalmente comienza décadas antes de que aparezcan síntomas. Su masa ósea alcanza su punto máximo alrededor de los 30 años, después de lo cual sus elecciones de estilo de vida determinan si su esqueleto se mantiene fuerte o se debilita gradualmente.
A medida que la densidad ósea disminuye, muchas personas desarrollan osteopenia, una condición en la que los huesos son más débiles de lo normal, pero aún no lo suficientemente frágiles como para clasificarse como osteoporosis. Piense en la osteopenia como una luz de advertencia amarilla: sus huesos están perdiendo densidad, pero todavía tiene tiempo para intervenir antes de llegar a la zona roja de osteoporosis completa.
Esto significa que la salud ósea no es solo una preocupación para los adultos mayores diagnosticados con osteoporosis. Los hábitos que adoptas a los 20, 30 y 40 años, y las decisiones que haces si te diagnostican osteopenia, sientan las bases de lo robustos que serán tus huesos a los 60, 70 años y más allá.
La pregunta crítica no es si te enfrentarás a la pérdida ósea a medida que envejeces. Es si tomará medidas ahora para evitar que la osteopenia y la osteoporosis se afiercen, o para ralentizar, detener y, en algunos casos, incluso revertir la pérdida ósea si ya ha comenzado.
¿Qué Causa La Osteoporosis?
Muchos factores pueden contribuir al proceso por el cual los huesos se debilitan con el tiempo.
Algunos de estos factores están fuera de nuestro control. Estos incluyen tener más de 50 años, ser mujer, ser posmenopáusica, tener antecedentes familiares de osteoporosis y tener un cuerpo pequeño. Los cambios hormonales que ocurren naturalmente con la edad también pueden aumentar el riesgo de osteoporosis, específicamente un aumento en la hormona paratiroidea, que regula los niveles de calcio y fósforo en los huesos.
También hay factores de estilo de vida que contribuyen al riesgo de osteoporosis. Las cosas que aumentan tus posibilidades de huesos debilitados incluyen:
Fumar
Estilo de vida sedentario
Tener bajo peso o sobrepeso
Beber alcohol en exceso
No comer suficientes frutas y verduras
Consumir grandes cantidades de sodio
No obtener suficiente calcio, vitamina D, magnesio y vitamina B12
Ciertos medicamentos también pueden promover la pérdida ósea y la osteoporosis.
Algunos de estos incluyen:
Esteroides como los glucocorticoides
Inhibidores de la bomba de protones para reducir el ácido estomacal
La clase de antidepresivos conocidos como inhibidores selectivos de la recaptación de serotonina
Algunos medicamentos para la diabetes tipo 2 (como las tiazolidinedionas)
Anticonvulsivos
Medicamentos para prevenir los coágulos de sangre (como la heparina)
Y algunas quimioterapias
Si usa uno de estos medicamentos y no está seguro de cómo puede estar afectando la salud de sus huesos, es una buena idea tener una conversación con su profesional de la salud para que pueda tomar decisiones informadas sobre los riesgos, beneficios y formas de mitigar la pérdida ósea.
Algunas condiciones de salud preexistentes también pueden ponerlo en mayor riesgo de osteoporosis. Si tiene enfermedad celíaca, mieloma múltiple, enfermedad inflamatoria intestinal, cáncer, lupus o enfermedades renales o hepáticas, puede tener una mayor probabilidad de desarrollar osteoporosis. Esto significa que incorporar hábitos de vida saludables, como los que estamos a punto de discutir, es especialmente importante si tiene una o más de esas enfermedades.
¿Cómo prevenir, y en algunos casos, revertir la osteoporosis?
Cuando se trata de prevenir y revertir la osteoporosis, resulta que hay mucho que puedes hacer. Y todo comienza con los bloques de construcción de tu esqueleto (y todas las demás partes de tu cuerpo): la comida que comes.
1. El papel del calcio en la osteoporosis
El calcio es el mineral más abundante en su cuerpo, y alrededor del 99 % se encuentra en los huesos y dientes. Tus huesos no son inertes; se remodelan constantemente. Uno de sus trabajos más importantes es administrar las reservas de calcio, que necesitan tanto para la formación como para el mantenimiento de los huesos. A medida que envejeces, tus huesos tienden a perder más calcio del que ganan, lo que aumenta la probabilidad de desarrollar osteoporosis. Esto es especialmente común entre las mujeres posmenopáusicas.
¿Cuánto calcio necesitas? Estas son las dietas recomendadas basadas en los grupos de edad:
0–6 meses = 200 mg
7-12 meses = 260 mg
1-3 años = 700 mg
4–8 años = 1.000 mg
9-13 años = 1.300 mg
14-18 años = 1.300 mg
19-50 años = 1.000 mg
51-70 años = 1.000 mg para hombres; 1.200 mg para mujeres
Más de 71 años = 1.200 mg
2. ¿Qué alimentos vegetales deberías comer?
Algunas de las mejores fuentes vegetales de calcio se enumeran a continuación, con datos obtenidos de la base de datos de nutrientes de USDA FoodData Central:
Verduras de hoja verde
1 taza de kalé = 53 mg
1 taza de hojas de mostaza = 64 mg
1 taza de lechuga romana = 21 mg
Frijoles y leguminosas
½ taza de frijoles enteros enlatados = 45 mg
½ taza de garbanzos = 80 mg
½ taza de frijoles negros cocidos = 40 mg
½ taza de lentejas cocidas = 20 mg
2⁄3 taza de guisantes verdes = 40 mg
Brócoli
1 taza de floretes de brócoli crudo = 35 mg
½ taza de brócoli cocido picado = 31 mg
Granos Integrales
1 taza de quinua cocida = 31 mg
1 taza de avena cocida = 21 mg
1 taza de amaranto cocido = 116 mg
Fruta seca
¼ de taza de higos secos = 57 mg
5 albaricoques secos = 20 mg
1 caja (28 g) de pasas = 20 mg
Semillas y nueces
2 cucharadas de semillas de chía = 177 mg
2 cucharadas de semillas de sésamo = 176 mg
1 onza de almendras = 75 mg
1 onza de avellanas = 56 mg
1 onza de tahini = 42 mg
Alimentos de soya (ser orgánicos para evitar los transgénicos)
½ taza de edamame = 80 mg
3 onzas de tofu = 150 mg
1 taza de tempeh = 184 mg
Dato curioso: La ventaja de la ciruela
La investigación de Penn State en 2024 encontró que las mujeres posmenopáusicas que comían solo de 4 a 6 ciruelas pasas al día mantenían la densidad y la fuerza ósea durante más de un año, mientras que las mujeres que no comían ciruelas pasas vieron disminuciones significativas. Las ciruelas no solo proporcionan calcio, sino también boro, vitamina K y polifenoles que trabajan juntos para proteger la estructura ósea. Si bien no son una bala mágica por sí solos, son una adición fácil y deliciosa a una dieta protectora de huesos.
Absorción de calcio: no todas las verduras son iguales
El hecho de que un alimento sea alto en calcio no significa necesariamente que su cuerpo absorbará todo ese calcio. Algunos alimentos vegetales ricos en calcio también contienen ácido oxálico (u oxalatos), que pueden unirse al calcio e inhibir su absorción. Pero elegir verduras bajas en oxalato en realidad puede darle una mejor absorción de calcio que los lácteos.
Las verduras con alto contenido de oxalato como la espinaca, el ruibarbo, la acelga y las hojas de remolacha pueden entregar tan solo el 5 % de su contenido de calcio en el torrente sanguíneo. Si bien estas verduras ofrecen muchos otros nutrientes y no necesitan ser eliminadas de su dieta, no deberían ser sus fuentes de origen de calcio..
Verduras bajas en oxalato como la col rizada o kalé, el bok choy, las hojas de repollo, las hojas de mostaza y el brócoli son donde ocurre la magia. Su cuerpo absorbe aproximadamente el 50 % del calcio de estas verduras, en comparación con solo alrededor del 30 % de la leche. Esto significa que una taza de bok choy o kalé cocido puede proporcionar más calcio utilizable de lo que podría esperar solo mirando los números.
Consejo práctico: Si te gusta cocinar con verduras con alto contenido de oxalato como acelgas o hojas de remolacha, mézclalas con verduras bajas en oxalato como el kalé. La pequeña cantidad de ácido oxálico de la acelga no comprometerá significativamente la absorción de calcio del kalé.
La conclusión: Concéntrese en las verduras de hoja verde baja en oxalatos como sus principales fuentes de calcio, y en realidad absorberá el calcio de manera más eficiente que de los lácteos, al tiempo que obtiene fibra, antioxidantes, vitamina K y otros nutrientes que apoyan los huesos.
¿Qué Hay De Los Frijoles?
Otro compuesto que puede inhibir la absorción de calcio es el ácido fítico, que se encuentra principalmente en frijoles y granos integrales. Pero no dejes que esto te desanime de comer frijoles. Son excelentes fuentes de fibra, proteínas, vitaminas y minerales que apoyan la salud en general.
La preparación simple reduce el ácido fítico: Remoje los frijoles secos durante varias horas o durante la noche, escurra y enjuague, luego cocine en agua fresca. Este proceso no solo reduce los fitatos, sino que también mejora la digestibilidad (¡es decir, menos gases)) y aumenta la biodisponibilidad del calcio y otros minerales.
¿Qué pasa con la salud láctea y ósea?
Puede que te preguntes: Si los lácteos son altos en calcio, ¿por qué centrarse en las fuentes vegetales?
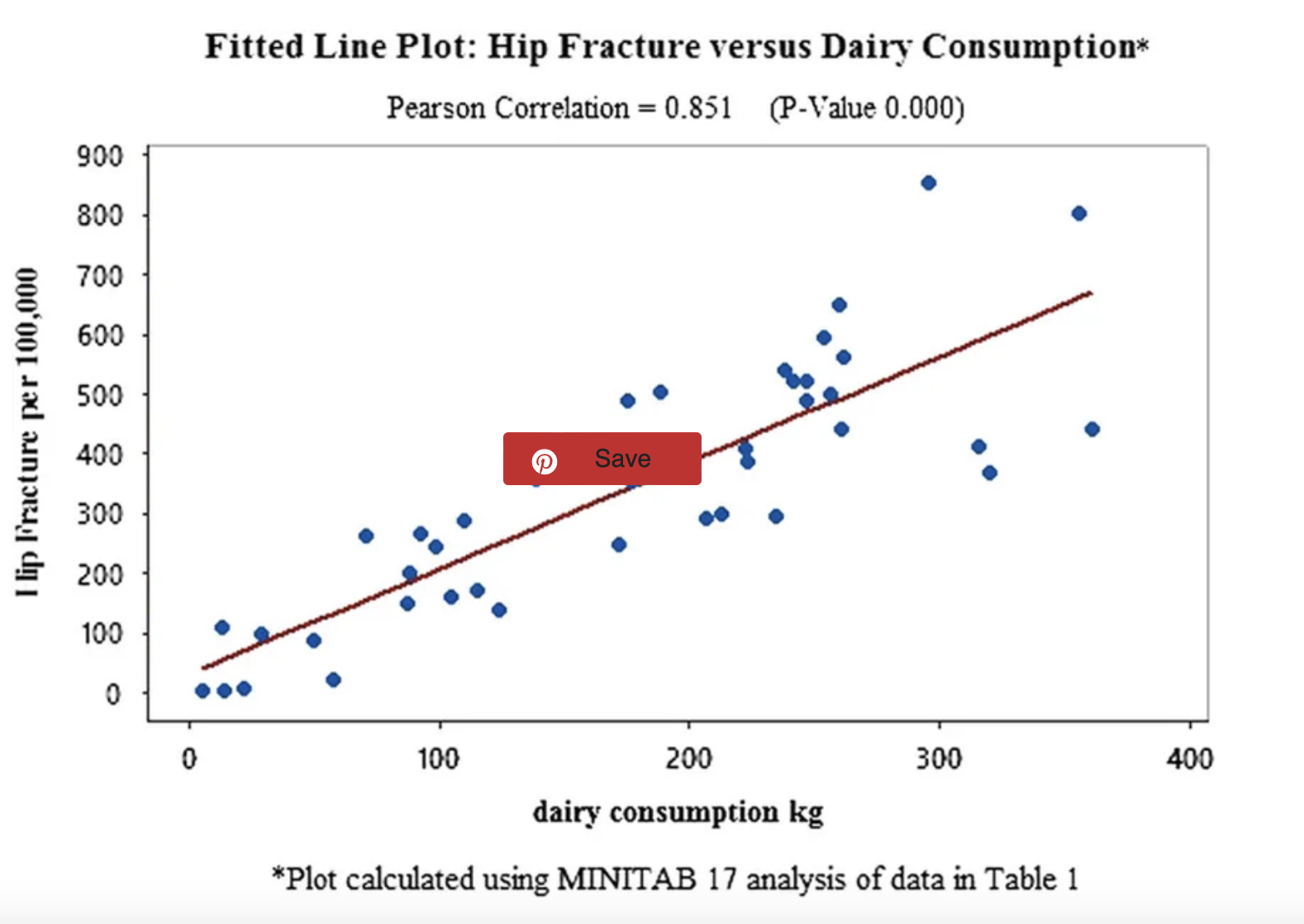
Durante décadas, la industria láctea (ayudada por las asignaciones gubernamentales de dinero de los contribuyentes) ha promovido un alto consumo de calcio como la clave para prevenir la osteoporosis, promocionando los productos lácteos como las mejores fuentes de calcio. Y sí, los lácteos proporcionan mucho calcio. Una taza de leche de vaca contiene más de 300 miligramos.
Pero cuando los científicos miran a las poblaciones de todo el mundo, han encontrado un patrón sorprendente. Los países con el mayor consumo de lácteos, como los Estados Unidos, Gran Bretaña y Escandinavia, tienden a tener algunas de las tasas más altas de fracturas de cadera. Mientras tanto, las poblaciones en Asia y África con una ingesta de lácteos muy baja a menudo tienen tasas de fractura mucho más bajas.
El Harvard Nurses' Health Study, que siguió a 77.761 mujeres durante 12 años, encontró que aquellos que consumían más calcio de alimentos lácteos en realidad se rompieron más huesos que aquellos que rara vez bebían leche.
Dicho esto, otros estudios han encontrado que el consumo de lácteos está relacionado con un menor riesgo de osteoporosis.
¿Qué explica esta paradoja? Varios factores pueden estar en juego:
Latitud y vitamina D: Muchos países de alto contenido lácteo están lejos del ecuador y tienen luz solar limitada, lo que lleva a una deficiencia generalizada de vitamina D que perjudica la absorción de calcio independientemente de la ingesta.
Patrones dietéticos: Las dietas altas en lácteos a menudo incluyen alimentos ricos en sodio y procesados, lo que puede aumentar la pérdida de calcio de los huesos.
Con qué viene el calcio: Los lácteos proporcionan calcio en relativo aislamiento. Los alimentos vegetales proporcionan calcio junto con magnesio, potasio, vitamina K1 y otros nutrientes de apoyo a los huesos que funcionan sinérgicamente. Además, como hemos visto, las verduras bajas en oxalato ofrecen mejores tasas de absorción de calcio que los lácteos.
La conclusión: Los alimentos de plantas integrales proporcionan un paquete más completo para la salud ósea que los productos lácteos solos. Cuando obtienes calcio de verduras de hoja verde, frijoles, semillas y leches vegetales fortificadas, también obtienes fibra, antioxidantes y minerales alcalinizantes que trabajan juntos para apoyar tu esqueleto.
No Te Olvides De La Proteína
Si bien el calcio recibe la mayor parte de la atención, la proteína también es vital para la salud ósea. Aproximadamente la mitad del volumen óseo es proteína, principalmente colágeno, que forma la matriz flexible que da estructura y resistencia a los huesos.
La investigación muestra que la ingesta adecuada de proteínas (alrededor de 1,0-1,2 gramos por kilogramo de peso corporal para adultos mayores) se asocia con una mayor densidad mineral ósea y un menor riesgo de fracturas. Para una persona de 150 libras, eso es aproximadamente 68-83 gramos diarios.
Las proteínas vegetales apoyan la salud ósea con la misma eficacia que las proteínas animales, con una ventaja adicional: vienen envasadas con potasio y magnesio, minerales que amortiguan los ácidos dietéticos sin requerir que su cuerpo se base en las reservas de calcio óseo.
Las buenas fuentes de plantas incluyen legumbres, alimentos de soya, granos integrales, nueces y semillas.
3. ¿Qué alimentos deberías evitar?
Si bien incluir una variedad de los alimentos anteriores ayuda a satisfacer sus necesidades de calcio, también es una buena idea evitar ciertos alimentos que podrían funcionar en contra de su equilibrio de calcio. Algunos alimentos y bebidas pueden promover la pérdida de calcio de los huesos.
Sodio: Los alimentos ricos en sodio, como la comida rápida y muchos productos de conveniencia envasados, pueden promover la pérdida de calcio. Afortunadamente, las especias y otros condimentos sin sal pueden agregar un sabor increíble a los platos caseros con solo efectos positivos para la salud.
Sábano de trigo: El salvado de trigo es alto en ácido fítico, que, como acabamos de ver, inhibe la absorción de calcio. A diferencia de los frijoles, el salvado de trigo es el único alimento rico en fitato que parece inhibir la absorción de calcio de otros alimentos que se comen al mismo tiempo.
Cafeína: La cafeína puede reducir la absorción de calcio de los alimentos y contribuir a la pérdida ósea. Si le preocupa la osteoporosis, esta podría ser una razón para limitar su consumo de bebidas con cafeína como refrescos, té y café. Por lo menos, se recomienda no beberlos dentro de las dos horas posteriores a comer alimentos ricos en calcio o tomar suplementos que contienen calcio.
Refresco gaseso: Si bien el refresco ciertamente no es un alimento saludable, ciertos tipos pueden ser particularmente duros para su esqueleto. En particular, las colas oscuras se han relacionado con una menor densidad ósea porque contienen ácido fosfórico, un aditivo sintético utilizado para el sabor y la conservación. Esta forma inorgánica de fósforo se absorbe mucho más fácilmente que el fósforo que se encuentra en los alimentos integrales. Cuando se consume en grandes cantidades, puede hacer que el cuerpo dispare el calcio de los huesos para mantener un equilibrio mineral adecuado, especialmente si su ingesta de calcio en la dieta ya es baja.
Cómo prevenir la osteoporosis con estrategias de estilo de vida
Si bien las opciones dietéticas forman la base de la salud ósea, funcionan mejor junto con hábitos de estilo de vida estratégicos. Echemos un vistazo a cómo el movimiento y el ejercicio apoyan los huesos fuertes.
Resulta que los huesos operan según el principio de "usalo o lo perderás". Sus huesos responden al estrés mecánico volviéndose más fuertes, y una fuente de ese estrés es simplemente su peso corporal.
Aquí hay una paradoja interesante: en la mayoría de las áreas de la salud, ser delgado es una ventaja. Pero cuando se trata de la salud ósea, llevar más peso corporal en realidad proporciona un beneficio: ejerce un estrés constante en su esqueleto, estimulando sus huesos para que se mantengan fuertes. Esta es una de las razones por las que las personas muy delgadas, particularmente las mujeres posmenopáusicas delgadas, enfrentan un mayor riesgo de fracturas y necesitan ser especialmente intencionales en el entrenamiento de resistencia.
La forma más efectiva de crear ese estrés de construcción ósea es a través del ejercicio que soporta peso: caminar, correr, levantar pesas, bailar, subir escaleras y jugar al tenis (o, si estás a la vanguardia de la cultura, el pickleball o el pádel). Estas actividades utilizan su peso corporal y ayudan a mantener la fuerza de sus huesos. La tensión de la actividad muscular estimula a su cuerpo para apuntalar sus huesos.
¿Cuánto ejercicio es mejor? Muchos expertos recomiendan al menos 30 minutos de ejercicio de soporte de peso por día, la mayoría de los días de la semana.
Sin embargo, si tiene osteoporosis severa, sea prudente. Si bien nunca es demasiado tarde para comenzar a hacer ejercicio, las personas con osteoporosis existente deben comenzar lentamente. Antes de comenzar una nueva rutina de ejercicios, es posible que desee hablar con su profesional de la salud, quien podría recomendar hacer una evaluación de estado físico y una prueba de densidad ósea para determinar los mejores próximos pasos.
Algunas de las actividades más recomendadas para las personas con osteoporosis incluyen ejercicios de estabilidad y equilibrio, ejercicios aeróbicos de flexibilidad y soporte de peso, y ejercicios de entrenamiento de fuerza que se centran en la parte superior de la espalda. Si tiene osteoporosis avanzada, un fisioterapeuta puede ayudar a diseñar un régimen de ejercicio que sea seguro y apropiado.
Vibración de todo el cuerpo
Las plataformas de vibración de cuerpo entero (WBV) proporcionan vibraciones suaves y de alta frecuencia que estimulan las contracciones musculares y proporcionan una carga mecánica suave a los huesos. La teoría es que estas vibraciones obligan a tus huesos y músculos a trabajar más duro para estabilizarse, similar a cómo responden a la gravedad durante el ejercicio de soporte de peso.
Los ensayos clínicos y las revisiones recientes sugieren que el WBV puede mejorar modestamente o ayudar a preservar la densidad ósea, particularmente en la cadera, y puede reducir el riesgo de caídas al mejorar la fuerza y el equilibrio, aunque los resultados dependen de la configuración de vibración y del programa general, y los beneficios son generalmente pequeños a moderados.
El WBV puede ser una opción conveniente para las personas que no pueden hacer ejercicios tradicionales de soporte de peso debido a limitaciones de movilidad o problemas articulares. Sin embargo, no debería reemplazar el ejercicio regular para aquellos que pueden caminar, levantar pesas o participar en otras actividades de fortalecimiento óseo.
Suplementación estratégica para huesos fuertes
Cuando se trata de suplementos para la salud ósea, tres nutrientes forman el trío fundamental: calcio, vitamina D3 y vitamina K2. He aquí por qué funcionan mejor juntos y cómo complementarlos de forma segura y eficaz.
Calcio: Cuando la comida no es suficiente
Si bien obtener calcio de alimentos de plantas enteras es ideal, no todo el mundo satisface sus necesidades solo a través de la dieta. Las mujeres mayores de 50 años necesitan alrededor de 1.200 mg/día, pero muchos comedores de plantas consumen más cerca de 700-900 miligramos, dejando una brecha significativa.
Esto importa: Un análisis de 2021 del Estudio de Salud Adventista II encontró que las mujeres veganas que no complementaban con calcio y vitamina D tenían aproximadamente 3 veces el riesgo de fractura de cadera en comparación con las no vegetarianas. La noticia alentadora fue que con la suplementación adecuada, el riesgo excesivo desapareció por completo.
Si no está recibiendo suficiente calcio de los alimentos, un suplemento modesto puede cerrar la brecha. El enfoque basado en la evidencia es:
Forma: El malato de citrato de calcio es altamente absorbible y suave para la digestión
Cantidad: 400-500 miligramos de calcio elemental por porción
Tiempo: Tómelo con alimentos para una absorción óptima, aunque el malato de citrato de calcio se absorbe bien incluso con el estómago vacío, lo que lo hace más flexible que otras formas como el carbonato de calcio, que requieren ácido estomacal
Frecuencia: Divida las dosis más grandes (si toma más de 500 mg/día) en dos porciones, ya que la absorción alcanza un máximo de alrededor de 500 miligramos por dosis
El malato de citrato de calcio ha tenido un mejor desempeño en ensayos clínicos para ralentizar la pérdida ósea posmenopáusica y tiende a causar menos problemas digestivos que el carbonato de calcio.
Abordar las preocupaciones cardiovasculares
Algunos cardiólogos han planteado preocupaciones sobre la suplementación con altas dosis de calcio (normalmente 1.000 miligramos o más a la vez) que potencialmente aumentan el riesgo cardiovascular. Esta es la razón por la que los protocolos modernos basados en la evidencia recomiendan una suplementación modesta, alrededor de 400-500 miligramos a la vez, tomadas con alimentos, que proporciona beneficios óseos sin el mismo nivel de preocupaciones cardiovasculares.
Además, tomar calcio junto con la vitamina D3 y la vitamina K2 ayuda a garantizar que se dirija a sus huesos en lugar de acumularse en sus arterias, abordando esta preocupación desde un ángulo diferente.
Vitamina D3: El potenciador de la absorción
La vitamina D3 juega un doble papel en la salud ósea: mejora la absorción de calcio en los intestinos y apoya los músculos que le ayudan a mantener el equilibrio y evitar las caídas. Sin una vitamina D adecuada, su riesgo de fracturas óseas aumenta significativamente a medida que envejece.
Como demostró el Adventist Health Study II, la suplementación con vitamina D, junto con el calcio, es particularmente importante para los comedores de plantas. Sin embargo, la deficiencia de vitamina D es notablemente común: una revisión sistemática de 2014 en The Journal of Steroid Biochemistry and Molecular Biology encontró que más de mil millones de personas en todo el mundo son deficientes. Otros investigadores han descubierto que aproximadamente uno de cada cuatro estadounidenses tiene niveles de vitamina D considerados demasiado bajos para la salud ósea.
Obtener suficiente vitamina D
Hay dos enfoques principales:
Luz solar: Tu piel produce vitamina D cuando se expone a la luz ultravioleta directa. La mayoría de las personas se benefician de entre 10 y 30 minutos de exposición al sol al día, repartidos por gran parte del cuerpo, aunque aquellos que viven lejos del ecuador o tienen la piel más oscura pueden necesitar más. (Nota: No se recomiendan las camas de bronceado porque aumentan el riesgo de cáncer de piel).
Suplementación: Muchos profesionales de la salud recomiendan una dosis de mantenimiento de 2.000 UI de vitamina D3 al día, aunque las necesidades individuales varían. Si nunca se ha comprobado sus niveles, considere pedirle a su proveedor de atención médica una prueba de 25-hidroxivitamina D (o solicite un kit de prueba de vitamina D en línea). Muchos expertos en salud ósea sugieren que los niveles óptimos en sangre deberían estar entre 30 y 50 ng/mL (75-125 nmol/L).
Dado que la vitamina D es liposoluble, cantidades excesivas pueden acumularse en su cuerpo y potencialmente causar daños, incluida la pérdida ósea. Es por eso que podría ser prudente que sus niveles se revisen periódicamente si complementa con dosis significativas.
Muchos suplementos de vitamina D3 se derivan de productos animales, como la lanolina que se encuentra en la lana de oveja. Sin embargo, los suplementos veganos de vitamina D3 están cada vez más disponibles y generalmente están hechos de liquen, un organismo que surge de algas o cianobacterias. La vitamina D2, o ergocalciferol, es una versión sintética que es apta para veganos, pero generalmente no es tan efectiva para aumentar los niveles de vitamina D en la sangre como la vitamina D3.
Vitamina K2: El director de tráfico
La vitamina K2 (específicamente la forma MK-7) funciona sinérgicamente con la vitamina D dirigiendo el calcio a sus huesos en lugar de permitir que se acumule en los tejidos blandos y las arterias. Piense en ello como control de tráfico para el calcio: la vitamina D le ayuda a absorberlo, y K2 se asegura de que vaya a donde se necesita.
Un marcador clínico de la osteoporosis y otras enfermedades óseas es un aumento en el nivel de una hormona, la osteocalcina, producida por las células óseas llamadas osteoblastos. Se ha demostrado que tanto la vitamina K1 como la K2 reducen los niveles de osteocalcina. También se han utilizado altas dosis de vitamina K2 para prevenir una mayor pérdida ósea y fracturas en mujeres posmenopáusicas con osteoporosis.
Obtener K2 de la comida
Los comedores a base de plantas pueden obtener vitamina K1 de muchos alimentos, incluyendo verduras de hoja verde, verduras crucíferas, ciruelas pasas, guisantes, perejil y cebolletas. Su cuerpo puede convertir algo de K1 a K2 en el intestino, pero este proceso varía según el individuo y no siempre es eficiente, especialmente para aquellos con salud intestinal comprometida.
Si bien las principales fuentes dietéticas de K2 para muchos omnívoros son los productos lácteos ricos en grasa y las carnes de órganos, los comedores de plantas pueden obtenerlo del natto (un plato de soya fermentado japonés que tiene un alto en K2) y otros alimentos fermentados como el tempeh, el chucrut y el kimchi. Sin embargo, dado que no hay un análisis de sangre ampliamente disponible para el estado de K2 y la conversión de K1 varía, la suplementación puede ser beneficiosa, particularmente para las personas que siguen dietas basadas en plantas que no consumen regularmente natto u otros alimentos fermentados ricos en K2.
Una dosis diaria de 50 mcg de K2 (como MK-7), combinada con niveles apropiados de vitamina D3 y calcio, proporciona un apoyo óseo integral mientras ayuda a abordar las preocupaciones cardiovasculares que algunas personas tienen sobre la suplementación de calcio.
¿Por qué llevarlos juntos?
Estos tres nutrientes funcionan de forma sinérgica:
La vitamina D3 mejora la absorción de calcio en el intestino
El calcio proporciona la materia prima para la construcción y el mantenimiento de los huesos
La vitamina K2 dirige el calcio absorbido a tus huesos (no a tus arterias)
Tomarlos juntos, idealmente en una sola formulación, garantiza una absorción y utilización óptimas al tiempo que minimiza las preocupaciones cardiovasculares. Y elimina las conjeturas y la carga de la píldora de tomar múltiples suplementos separados.
Suplementos adicionales
Vitamina B12
La deficiencia de vitamina B12 puede aumentar su riesgo de osteoporosis. Una condición llamada anemia perniciosa, causada por una ingesta inadecuada de vitamina B12 o por una absorción insuficiente de la vitamina debido a problemas intestinales, es un factor de riesgo para la osteoporosis, especialmente entre las mujeres mayores.
Afortunadamente, la B12 suplementaria puede conducir a mejoras significativas en la salud ósea en pacientes con osteoporosis severa y anemia perniciosa.
Mientras que los veganos y vegetarianos tienen un mayor riesgo de no obtener suficiente B12, los estudios muestran que muchos omnívoros también son deficientes. De hecho, los investigadores de la Universidad de Tufts concluyeron que alrededor del 40 % de los adultos de la cohorte de Framingham Offspring tenían un estado de vitamina B12 normal (marginal), y alrededor del 9 % se reunía con la definición estándar de laboratorio de deficiencia. Esto significa que la suplementación con B12 no es solo un problema vegano (aunque definitivamente es más pronunciada para los veganos), sino que es ampliamente relevante para cualquier persona preocupada por la salud ósea. Afortunadamente, es fácil y económico añadir un suplemento de B12 a su dieta. Una cantidad de mantenimiento razonable es de 50 mcg/día.
Monohidrato de creatina
El monohidrato de creatina es un suplemento bien investigado que ayuda a mantener la fuerza muscular a medida que envejece, y la evidencia emergente sugiere que también puede proteger los huesos, particularmente cuando se combina con el entrenamiento de resistencia.
Un ensayo controlado aleatorio en la Universidad de Saskatchewan analizó si la suplementación con creatina podía ayudar a las mujeres posmenopáusicas a mantener la densidad ósea. En el transcurso de un año, un grupo tomó 10 gramos de creatina diariamente mientras hacía entrenamiento de resistencia, y otro grupo hizo los mismos entrenamientos con un placebo. Las mujeres que tomaron creatina perdieron significativamente menos densidad mineral ósea en el cuello femoral, una parte clave de la cadera y un sitio de fractura común, en comparación con aquellas que tomaron el placebo.
¿Por qué? Probablemente porque la creatina aumenta la fuerza y el tamaño muscular, lo que crea un mayor estrés mecánico en los huesos durante el ejercicio de soporte de peso: los propios huesos de estímulo necesitan mantenerse fuertes. Los músculos más fuertes también reducen el riesgo de caídas, añadiendo otra capa de protección para los huesos.
Si bien se necesita más investigación para comprender completamente los efectos directos de la creatina en la densidad ósea, la evidencia actual sugiere que tomar una dosis diaria modesta junto con el entrenamiento de fuerza regular puede ofrecer beneficios significativos para la salud esquelética, particularmente para las mujeres posmenopáusicas y los adultos mayores con mayor riesgo de osteoporosis y osteopenia.
Piense en la creatina como un complemento, no como un sustituto de, una dieta saludable para los huesos y un ejercicio regular con pesas.
Magnesio
El magnesio juega un papel vital en la salud ósea. Alrededor del 60% del magnesio de su cuerpo se almacena en sus huesos, donde ayuda a apoyar su estructura y fuerza. También desempeña una función reguladora, ayudando a reducir la actividad de las células que reabsorben los huesos. El magnesio es esencial para activar la vitamina D, que a su vez ayuda a su cuerpo a absorber y utilizar el calcio de manera efectiva, por lo que es un socio clave para mantener sus huesos fuertes.
Si su dieta no proporciona lo suficiente, el bisglicinato de magnesio es una opción suave y bien absorbida. Una porción típica proporciona 150-200 miligramos de magnesio elemental, que está cómodamente por debajo del límite superior de 350 mg/día para los suplementos y puede ser una adición inteligente para muchos adultos.
Boro
El boro es un golpe pesado en un paquete pequeño; ayuda al cuerpo a retener el calcio y el magnesio al reducir significativamente la cantidad de estos minerales perdidos en la orina. La investigación muestra que el boro también extiende la "vida media" de la vitamina D y el estrógeno en el cuerpo, los cuales son vitales para mantener la densidad ósea a medida que envejecemos.
La mayoría de los suplementos de boro te dan una pequeña cantidad de boro, generalmente entre 0,15 y 6 mg/día. Estos vienen en formas como citrato de boro o combinados con aminoácidos. Tomar 2 mg/día (como quelato de citrato de boro-glicinato) es una cantidad segura y típica que se obtenería de suplementos a nivel alimenticio.
Zinc
El zinc es un cofactor crítico para la mineralización ósea, actuando como un "estimulador" biológico para las células que construyen hueso nuevo mientras que simultáneamente inhibe las células que lo descomponen. La investigación también muestra que el zinc es necesario para la producción de colágeno, la matriz proteica flexible que le da a los huesos su fuerza estructural, y que incluso una deficiencia leve puede detener el crecimiento y la reparación ósea.
Si no está recibiendo suficiente zinc, un suplemento modesto puede ayudar a llenar la brecha. Una cantidad común de "mantenimiento" de baja dosis es de unos 5-10 mg/día de zinc elemental, lo que puede ayudar a asegurarse de que está alcanzando la ingesta diaria recomendada para adultos (8-11 mg/día), mientras lo mantiene muy por debajo del límite superior de 40 mg/día.
Por qué el picolinato de zinc puede ser la mejor opción: El picolinato de zinc es zinc unido al ácido picolinico, un quelante natural que su cuerpo ya utiliza para transportar minerales a través de la pared intestinal. En el único estudio frontal que conozco, publicado en Agents and Actions en 1987, el picolinato de zinc superó significativamente el citrato de zinc y el gluconato de zinc en absorción, mostrando niveles mucho más altos en los tejidos después de la suplementación. Esta biodisponibilidad superior significa que el zinc realmente llega a sus células de construcción ósea (osteoblastos) donde se necesita, y puede usar dosis más pequeñas, reduciendo el riesgo de náuseas que algunas personas experimentan con formas más baratas como el sulfato de zinc.
Los Hábitos Saludables Apoyan Los Huesos Sanos
La osteoporosis es una condición común, pero incluso si se enfrenta a múltiples factores de riesgo, aún puede tomar decisiones que minimicen su probabilidad de desarrollarla. Elegir alimentos ricos en calcio y vegetales integrales, incorporar ejercicio regular y soportar peso, disfrutar de una dosis saludable de luz solar y complementar cuando sea apropiado son excelentes hábitos para adoptar. Si tiene una condición médica existente, toma medicamentos o está luchando con hábitos que pueden estar poniendo en un mayor riesgo de mala salud ósea, hable con su proveedor de atención médica sobre la mejor manera de apoyar su esqueleto, para que su esqueleto pueda continuar apoyándolo.
Tu Esqueleto Te Lo Agradecerá
Tus huesos te han estado cargando desde antes de que pudieras caminar, literalmente sosteniéndote a través de cada paso, tropiezo, movimiento de baile y salto.. Merecen algo de amor a cambio.
¿Las buenas noticias? Los huesos fuertes no se basan solo en la suerte o en la genética. Se basan en opciones: qué comes, cómo te mueves y si le das a tu esqueleto los nutrientes que necesita para hacer su trabajo. Llénese de alimentos vegetales ricos en calcio, obtenga su vitamina D (del sol o suplementos), agregue el apoyo de K2, B12, magnesio, boro y zinc, no escatime en proteínas y mueva su cuerpo regularmente con ejercicio de peso.
Ya sea que tengas 25 u 85 años, si te han diagnosticado osteopenia o simplemente te estés adelantando, nunca es demasiado pronto ni demasiado tarde para comenzar a cuidar tus huesos porque el esqueleto que estás construyendo hoy es el que te llevará: caminar, bailar, jugar con nietos o simplemente salir de la cama sin preocupaciones, durante las próximas décadas.
Un poco de prevención ahora significa mucha más libertad más adelante. Tu futuro ya está agradecido.